ИЗМЕНЕНИЕ НОМЕНКЛАТУРЫ: МОДА ИЛИ НЕОБХОДИМОСТЬ?
Paul Van Cauwenberge
Президент EAACI
В этом номере журнала Allergy Европейская академия аллергологии и клинической иммунологии опубликовала свою основополагающую, статью, касающуюся номенклатуры в аллергологии. Не так давно уже была принята номенклатура, действующая до настоящего времени, но некоторыми членами EAACI была признана необходимость её пересмотра в связи с новыми знаниями в отношении аллергологических механизмов и периодически возникающими терминологическими трениями между аллергологами и другими специалистами.
Основной целью программного документа проблемной комиссии была попытка гармонизации существующей терминологии и избавление от терминов, которые более не находятся в связи с современными знаниями по этому разделу патофизиологии.
Некоторые термины используются уже почти сто лет (а некоторые тысячелетие) и, таким образом, они появились задолго до выяснения основных механизмов заболевания. Примерами могут служить астма, сенная лихорадка и экзема. В действительности, термин «сенная лихорадка» является неправильным и более не используется в профессиональном медицинском языке, но пока существует в обиходе. Названия «астма» и «экзема» в действительности ничего не говорят нам об этиологии и патогенезе заболевания, но они описывают определенный синдром, понятный каждому. Конечно, регулярно вносились некоторые поправки в определения этих заболеваний, но в целом эти термины стали неотъемлемой частью медицинской номенклатурой. Термины «астма» и «экзема» легко не исчезнут из медицинского словаря, потому что они не вызывают ни одной попытки неверной интерпретации.
Проблемная комиссия встретилась с достаточным количеством трудностей при определении «атопии» и «атопического дерматита». Эти термины также широко распространены, как и «сенная лихорадка», хотя они в большинстве случаев используются ошибочно, так как трудно переопределить их реальное значение или найти другие термины, способные их заменить. Как только «атопия» жёстко определена, все термины с приставкой «атопический» следует связывать с определением атопии. Однако задачей каждого научного общества, такого как EAACI, является утверждение правильной терминологии, независимо от того, как трудно вносить поправки в длительно существующую и широко распространенную терминологию.
Дополнительной трудностью в определении терминов, относящихся к аллергии, является то, что аллергология представляет «горизонтальную» специальность, вовлекающую целые серии «вертикальных» или клинических специальностей. Это означает тесное сотрудничество заинтересованных специалистов разных дисциплин. Для достижения этой цели в проблемную комиссию были активно вовлечены представители всех специальностей, наряду с аллергологами и клиническими иммунологами.
Не имеет смысла составление проблемного документа по номенклатуре для отдельного континента, такого как Европа, если номенклатуру нельзя применить в целом мире. Следовательно, мы надеемся, что этот документ создаст базу для работы всемирной проблемной комиссии, утверждающей номенклатуру, которую можно использовать во всем мире.
Allergy 2001: 56: 809
ПЕРЕСМОТРЕННАЯ НОМЕНКЛАТУРА АЛЛЕРГИИ
Официальное заключение проблемной комиссии по номенклатуре EAACI
S.G.O. Johansson (управление здравоохранения, отдел клинической иммунологии и аллергологии Каролинского госпиталя, Стокгольм, Швеция), J. O’B Hourihane (отделение по исследованию аллергии и воспаления Саутгемптонского университета, Саутгемптон, Великобритания), J. Bousquet (отделение респираторной патологии Больницы Arnaud de Villeneuve, Монпелье, Франция), C. Bruijnzeel-Koomen (отделение дерматологии клиник Государственного университета, Утрехт, Нидерланды), S. Dreborg (Voksentoppen, Осло, Норвегия), T. Haahtela (отделение аллергологии Больницы кожной аллергии Центральной университетской больницы Хельсинки, Хельсинки, Финляндия), M.L. Kowalski (отдел клинической иммунологии и аллергологии медицинского факультета, Лодзь, Польша), N. Mygind (отделение респираторной патологии клиник Университета Аргуса, Аргус, Дания), J. Ring (клиника и поликлиника дерматологии и аллергологии Технического университета Мюнхена, Мюнхен, Германия), P. Van Cauwenberge (отделение оториноларингологии университета, Гент, Бельгия), M. Van Hage-Hamsten (управление здравоохранения, отдел клинической иммунологии и аллергологии Каролинского госпиталя, Стокгольм, Швеция), B. Wüthrich (отделение дерматологии отдела аллергологии клиник университета, Цюрих, Швейцария).
Контакт: prof. S.G.O. Johansson, Department of Medicine, Unit of Clinical Immunologu and Allergy, Karolinska Hospital, L2:03 SE-171 76 Stockholm Sweden.
Подготовка и перевод материала на русский язык осуществлены в Клинике доктора Коренченко (Самара) кандидатом медицинских наук Е.А. Сухачёвым и кандидатом медицинских наук М.В. Гришаевой под редакцией доктора медицинских наук, профессора С.В. Коренченко.
Этот отчёт был подготовлен проблемной комиссией EAACI, представленной пятью секциями EAACI и Исполнительным Комитетом EAACI, составленными из специалистов, отражающих широкие взгляды на аллергию через различные клинические и фундаментальные дисциплины, занимающиеся аллергией. Целью настоящего отчёта были предложения по пересмотру номенклатуры аллергии и относящихся к ней реакций, которые могут быть использованы не зависимо от органов-мишеней или возрастной группы пациентов. Номенклатура базируется на современном знании механизмов, которые запускают и управляют аллергическими реакциями. Однако в наше намерение не входил пересмотр номенклатуры неаллергической гиперчувствительности.
Введение
Аллергические реакции могут проявляться самостоятельно в различных органах и в любой возрастной группе. Аллергические реакции оказывают ощутимое воздействие на эмоциональное и социальное здоровье пациентов и их семей. Высокая распространённость аллергических болезней и улучшение диагностики и лечения оказали большое влияние на условия медицинского обслуживания пациентов-аллергиков. Врачи всех специальностей на амбулаторном приеме и в стационарах встречаются с пациентами, которые имеют (или подозревают что имеют) в основе своих патологических проявлений аллергические расстройства. Во избежание недоразумений с пациентами и коллегами, практикующим врачам следует усвоить очень точные определения аллергических заболеваний и придерживаться этой номенклатуры в профессиональном и широком общении.
В начале 1920-х годов Coca & Cooke (20) ввели термин «атопия» для определения некоторых феноменов гиперчувствительности у человека. Они считали, что понятие «атопия» должно обязательно включать в себя следующее:
- Наследственную предрасположенность;
- Ограничена небольшой группой пациентов;
- Отличие от «анафилаксии» состоит в недостаточности защитных реакций, а от «аллергии» в том, что означает измененную реактивность;
- «Выраженный патологический ответ» встречается только у части пациентов (атопиков);
- Клинически характеризуется сенной лихорадкой и бронхиальной астмой;
- Ассоциируется с немедленным типом (волдырь-и-покраснение) кожных реакций.
В то время авторы, очевидно, были не знакомы с работой, опубликованной Prausnitz & Küstner (73) в 1921 году, о пассивной передаче немедленной гиперреактивности у людей через сыворотку. В своё оригинальное определение «атопии», Coca & Cooke включили только аллергический ринит и бронхиальную астму. Wise & Sulzderger предложили термин «атопический дерматит», чтобы обозначить «смешанные типы очаговой и генерализованной лихенификации (твердое уплотнение и утолщение кожи с гиперкератозом за счет хронического воспаления вследствие расчёсов или длительного раздражения — прим. перев.), генерализованные нейродерматиты или манифестацию атопии» (93).
Coca & Cooke исследовали атопию далее (21), осветив некоторые важные аспекты, и пришли к любопытным выводам (70). Они сообщили о присутствии термолабильных «тел», которые они назвали «реагинами» из-за их сходства в этом отношении с термолабильными реагентами (комплементом) в реакции Вассермана. Они пришли к выводу, что «желательно на этот раз избегать термина „антитела“», так как «нет данных, что эти тела появляются как результат иммунологической стимуляции».
В последующих десятилетиях, многочисленные эпидемиологические исследования, в частности работы Schwartz (81) и Schnyder (80) и работы по динамическому наблюдению детей, в первую очередь с детской экземой (60, 83), выявили классические атопические заболевания и вскрыли взаимосвязь астмы, сенной лихорадки, круглогодичного ринита, атопического дерматита и пищевой аллергии у таких детей. В дальнейшем было показано, что средние уровни сывороточного IgE (42) при «атопическом дерматите» возрастают (46, 64), и что рост сывороточного IgE связан с ростом специфических IgE против некоторых аллергенов окружающей среды (35, 96, 107). Однако было также выявлено, что при среднетяжёлой и лёгкой формах, и даже в редких случаях тяжёлого «атопического дерматита», значения IgE могут быть в пределах нормы (79, 106).
Область интересов аллергологии за последние 50 лет значительно расширилась. Сведения об иммунологических механизмах и фармакологических эффектах уточнили наши представления (61). Использовалась классическая номенклатура аллергических реакций, введённая Gell & Coombs в 1968 году (25) (пресловутые I-IV типы гиперчувствительности). Однако слишком большой акцент был сделан на предположительно различных и взаимоисключающих ролях антител и иммунокомпетентных клеток. Это разделение не согласуется с нашими сегодняшними знаниями о динамичном иммунном ответе, который координируется дендритными клетками и Т-хелперами, и управляется эффекторными клетками нескольких типов, антителами, хемокинами и цитокинами. Эти последние две группы идентифицированы главным образом после того, как Gell & Coombs разработали свою классификацию аллергических реакций. Поэтому возникла необходимость пересмотра номенклатуры.
В 1968 году Международный центр классификации иммуноглобулинов ВОЗ решил, что имеется достаточных данных, чтобы объявить о существовании пятого изотипа иммуноглобуллинов, IgE (12). Классическая «реагинная активность» может быть отнесена к IgE (41, 82). Могут ли другие типы тканевой сенсибилизации, наблюдаемой у животных, такие как немедленная сенсибилизация антителами (67), встречаться также у человека, пока не ясно.
В середине 70-х годов классические IgE-опосредованные аллергические реакцие на ингаляционные аллергены были определены Pepys как «атопическая аллергия» (69). Термин «атопический» сегодня используется как синоним «IgE-опосредванного» большинством врачей и ученых, занимающихся аллергией. Однако другие, особенно педиатры и дерматологи, рассматривают «атопию» также как конституционный признак. Они находят использование термина «атопия» клинически оправданным, так как IgE-опосредованная аллергия широко распространена среди детей и подростков и часто протекает семейно.
К «атопическим заболеваниям» в основном относят типичные аллергические заболевания: астму, риноконъюктивит, желудочно-кишечные симптомы и характерные поражения кожи (новую номенклатуру некоторые из этих заболеваний см. ниже). В типичных случаях у пациента с атопией с возрастом развивается спектр «атопических заболеваний», иногда определяемый как «атопический марш». На первых годах жизни преобладают желудочно-кишечные и экзематозные кожные симптомы, часто вызываемые пищевыми аллергенами. Астма и ринит на ингаляционные аллергены развиваются позже.
Атопия является наследственным заболеванием. Например, если оба родителя имеют атопию, риск развития у ребенка IgE-опосредованной аллергии 40-60%. Риск составляет 5-10%, если ни один из родителей не имеет атопии (49), но этот процент растёт. У «высокоатопичных» детей IgE сенсибилизация и атопические заболевания развиваются раньше. Сообщалось о взаимосвязи некоторых генных локусов с бронхиальной астмой, высокими уровнями IgE и другими состояниями (10, 52). Однако до сих пор не было выявлено специфических генных маркеров для атопии. Наиболее вероятное объяснение этому факту — то, что атопия — полигенное заболевание.
У некоторых людей, которые не могут быть охарактеризованы как атопики и избежавших развития сенсибилизации на распространенные аллергены в детстве и подростковом возрасте, позднее наступает развитие IgE-опосредованной аллергии при экспозиции высоких доз аллергенов, часто в сочетании с адъювантами, такими как табачный дым (66). Эта ситуация была проиллюстрирована многочисленными случаями профессиональной аллергии (74) на лабораторных животных (мыши (90), энзимы (α-амилаза (11, 101), протеаза Bacillus subtilis (95)) и домашние растения (Ficus benjamina (7, 78)). Существуют указания на то, что, кроме показателей IgE, атопия включает чувствительность некоторых органов-мишеней, на что указывает, например, неблагоприятный эффект физической нагрузки у некоторых пациентов, описанный как неаллергическая-специфическая бронхиальная гиперреактивность у больных аллергической астмой, и нарушенная барьерная функция атопической кожи.
Без генного маркера невозможно установить лиц с атопией до развития аллерген-специфической IgE сенсибилизации. Однако среди врачей многих специальностей не получило широкого распространения мнение о том, что наличие антител на IgE необязательно указывает на активную фазу процесса, хотя такие антитела представляют риск при соответствующих обстоятельствах; например, экспозиция аллергена и сопутствующий фактор, такой как инфекция или физическое напряжение. Кроме того, наличие IgE-антител может иметь прогностическое значение. В нескольких группах было выявлено, что у детей даже без симптомов, присутствие антител IgE на белок куриного яйца в период новорожденности предполагает развитие симптомов атопии до 7-10-летнего возраста (31, 62).
В типичных случаях атопии доза ингаляционного аллергена, необходимая для появления сенсибилизации и симптомов, чрезвычайно мала. Расчёты, основанные на подсчете пыльцы, указывают на ежегодную дозу в несколько микрограмм (57), сенсибилизация на аллергены кошки Fel d 1 происходит при содержании в пыли около 25 нг/мл3. Уровни аллергенов животных в воздухе общественных зданий, таких как школы, измеряются в нг/м3, т.е. примерно соответствуют экспозиции пыльцы.
IgE-опосредованные механизмы часто вовлекаются при аллергии на яд насекомых (58, 59), обычно с той же частотой, что у лиц, которых нельзя описать как атопиков, и на некоторые лекарства (87). Участие IgE у лиц со значительно повышенными уровнями общего IgE сыворотки и наличием специфических IgE отмечено при глистных инвазиях (36, 43, 77), это значит, что положительная роль IgE связана с нашей защитой против гельминтов. Однако необходимо продолжить исследования для выяснения возможного диапазона положительных функций IgE.
IgE-опосредованный ответ может привлекать большую часть всех IgE-антител; в некоторых случаях аллергического ринита более 50-60% IgE в сывороточной выборке может быть определено как антитела на пыльцевые аллергены (44). Однако в других случаях, например. при IgE-опосредованных «атопических» дерматитах, выработка поликлонов значительна, IgE-антитела могут составлять 2% и менее от выработки общего IgE (99, 106).
В соответствии с текущей гипотезой о контроле иммунной системы, существует баланс между Th1 и Th2 клетками. Th1 осуществляют иммунную защиту против бактериальной и вирусной инфекции, а Th2 защищают организм от глистных инвазий и, возможно, также обслуживают беременность (37). Следует запомнить, что раз клетки и медиаторы иммунной системы обнаруживаются в биоптатах воспалительных тканей, то иммунные реакции, конечно, вовлекаются в управление и запуск воспаления, равно как и аллергического ответа. Воспалительные реакции, особенно Th2-управляемые, также участвуют в иммунной защите против гельминтов, а эозинофилия может стимулироваться бактериальной и вирусной инфекциями. Различные типы воспалительных реакций, особенно эозинофильное воспаление, имеют основополагающее значение при аллергических реакциях. Таким образом, присутствие в тканях и циркулирующей крови повышенного количества эозинофилов, IL-5, или даже поликлонального IgE, без значимой антительной активности не обязательно указывает на аллергическую реакцию. С другой стороны, присутствие IgE-антител к классическим аллергенам всегда является признаком потенциально значимой аллергической реакции.
Одни и те же цитокины и интерлейкины Th2 системы вовлечены как в полезные, так и во вредные эффекты. Кроме того, различные вещества могут действовать как стимуляторы поликлонального IgE. Одним из примеров служат энтеротоксины Staphylococcus aureus, иногда относимые к «суперантигенам», которые, видимо, способны стимулировать эозинофильное воспаление и IgE-опосредованный ответ при атопическом дерматите (53), а также при типичных неаллергических полипах носа (8). Другими примерами являются сигаретный дым (26), цитомегаловирусная (CMV) инфекция (63), реакция «трансплантат против реципиента» (GVHD) (76). Подобно этому, микроскопический и иммунологический вид слизистой оболочки бронхов в биоптатах одинаков при классической аллергической астме (относимой прежде к экзогенной астме) и при неаллергической астме (относимой прежде к эндогенной астме) (16, 38). Это справедливо также для аллергического и неаллергического ринита (6) и различных видов экземы/дерматита (5, 51. 79, 89).
В последующих параграфах мы предлагаем использовать термин «гиперчувствительность» как общее понятие (см. ниже), а термин «аллергия» оставлен для клинических реакций в которых участие иммунологических механизмов доказано и обязательно. Термин «атопия» обсуждаемый выше, также был пересмотрен. Мы предложили использовать этот термин для описания семейной или индивидуальной предрасположенности к выработке аллерген-специфического IgE на экспозицию аллергенов окружающей среды при наличии типичных аллергических симптомов.
1. Гиперчувствительность
В течение последних 20 лет наблюдалась тенденция к использованию термина «аллергия» для описания не только аллергическтих реакций в том виде, как оно приводится ниже, но и всех неожиданных реакций на поверхности кожи и слизистых оболочек. Сюда относятся все спорные случаи неблагоприятных реакций на пищу и пищевые добавки (17, 65), побочное действие лекарств, психологические реакции на факторы окружающей среды («аллергия на электричество») (54), поведенческие расстройства и другие.
Мы предложили использовать термин "гиперчувствительность как термин, покрывающий представленные на рисунке 1 реакции, и что его определение должно быть следующим:
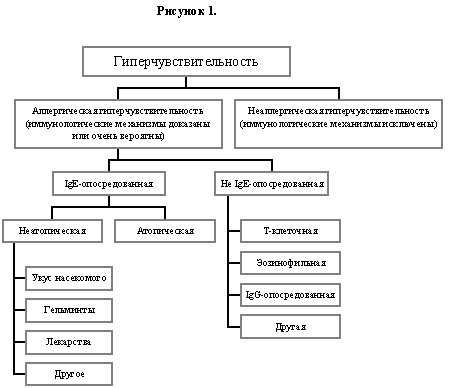
Гиперчувствительность вызывает объективно воспроизводимые симптомы или признаки, вызываемые экспозицией определенных раздражителей в дозах, к которым невосприимчивы здоровые
Это определение не подходит к классическим ответам по типу инфекционного процесса, аутоиммунных или токсических реакций. Важно, что реакция гиперчувствительности воспроизводима, то есть имеется достаточно данных из истории заболевания, обследования или исследования о связи между симптомами и факторами окружающей среды, к которым пациенты приписывают свои симптомы. В этом контексте «воспроизводимый» не означает, например, что провокационные пищевые тесты у пациента в кабинете врача должны быть положительными в любое время. Более не существует необходимости в старом термине «идиосинкразия». Более того, следует отличать гиперчувствительность от гиперреактивности, которая представляет собой чрезмерный нормальный ответ на раздражитель.
В свете этого точного определения гиперчувствительности, многие понятия, относящиеся к области «медицины окружающей среды», такие как «общая лекарственная сенсибилизация» и «множественная химическая сенсибилизация» (27), а также реакции, приписываемые соединениям ртути в зубных пломбах (55) и электромагнитному излучению, не могут быть названы гиперчувствительностью.
Мы предлагаем использовать термин неаллергическая гиперчувствительность когда иммунологические механизмы не могут быть доказаны, как при гиперчувствительности к аспирину (84). От термина «псевдоаллергия», введенного много лет назад (22) и иногда используемого в некоторых европейских странах, следует отказаться.
Термин «неаллергическая гиперчувствительность» охватывает много различных заболеваний. Тем не менее, это не повод, чтобы использовать его для классификации этих состояний.
2. Атопия
Мы предлагаем, что определение атопии должно быть следующим:
Атопия — это индивидуальная или семейная предрасположенность к выработке IgE-антител в ответ на малые дозы аллергенов, обычно протеинов, и развитию типичных симптомов, таких как астма, риноконъюктивиты, или экзема/дерматиты.
Мы предложили, что термины «атопия» и «атопический» оставлены для описания клинической картины и предрасположенности и не должны использоваться для описания болезней. Первая манифестация атопии в детском возрасте часто проявляется «аллергическими» симптомами, такими как диарея, бронхоспазм и кожные высыпания, и только позднее могут определяться ответственные IgE антитела. Термин «атопия» следует использовать с осторожностью до тех пор, пока IgE-сенсибилизация не подтверждена документально. Аллергические симптомы у типичных атопических пациентов могут быть отнесены как к атопии, так и к атопической астме. Тем не менее, в целом IgE-опосредованная астма не может быть названа «атопической астмой», это справедливо и для других форм клинической манифестации. Ни положительные кожные тесты, ни наличие IgE-антител по существу не могут быть критериями атопии. Таких пациентов следует относить, соответственно к «имеющим положительные кожные пробы» и «IgE-сенсибилизированным».
3.1. Аллергия
Аллергия — это реакция гиперчувствительности, запускаемая иммунологическими механизмами.
Аллергия может быть антитело- или клеточно-опосредованной. У большинства пациентов антитело, типично отвечающее за аллергическую реакцию, принадлежит к IgE-изотипу, и про этих пациентов можно сказать, что они страдают от IgE-опосредованной аллергии (Рисунок 2). Следует отметить, что не все IgE-зависимые аллергические реакции развиваются у атопиков (см. ниже классификацию болезней).
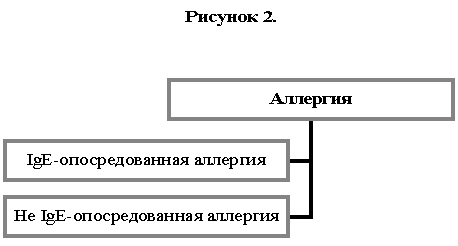
При не IgE-опосредованной аллергии антитело может принадлежать к изотипу IgG, как при анафилаксии, в основе которой лежат иммунные комплексы, содержащие декстран, (32) и классической, в настоящее время редкой, сывороточной болезни, ранее относимых к III типу реакции (25). При аллергическом бронхолегочном аспергиллезе обнаруживаются и IgE- и IgG-антитела (68).
Ингаляции большого количества протеина, например плесени, зерновой пыли и т.д., стимулирует иммунную систему к выработке антител, в основном IgG и IgA, и IgM изотипа. Их концентрации в сыворотке, часто достаточно высокие, позволяющие определить антитело, исторически они назывались «преципитины», так как преципитируют в геле, когда вступают в реакцию с соответствующим антигеном. Существует связь между уровнем экспозиции и концентрацией антител. Подобно этому, наличие в сыворотке IgA, IgM, и особенно IgG антител, как результат экспозиции, но без какой-либо очевидной патогенетической роли, также относилось за счёт пищевых антигенов, таких как коровье молоко и куриное яйцо (39). Точно так же часто могут обнаруживаться антиген-специфические лимфоциты при использовании антиген-специфического теста стимуляции лимфоцитов (50, 71).
У некоторых лиц с высоким уровнем IgG-антител в результате длительного вдыхания больших количеств определенного протеин-содержащего материала, такого как Actinomyces и плесени (фермерские легкие) и испражнения птиц (болезнь голубятников), могут появиться симптомы поражения дыхательных путей, часто называемые к «альвеолитом». Для таких болезней мы предложили использовать термин аллергический альвеолит.
Аллергия также может быть клеточно-опосредованной, как при аллергическом контактном дерматите, при котором иммунологически сенсибилизированные лимфоциты играют главную роль. Схожие иммунологические механизмы, по-видимому, важны при кишечных болезнях (29) и не IgE—зависимых «атопических дерматитах/экземе» (см. ниже). Следовательно, мы предлагаем не IgE-опосредованные аллергические реакции подразделить на те, в которых реакция запускается преимущественно механизмами, связанными с аллерген-специфическими антителами, отличающиеся от IgE, и на те в которых преобладает клеточный ответ.
3.2. Аллергены
Антигены, стимулирующие гиперчувствительность, опосредованную иммунологическими механизмами (определенная выше как «аллергия») относятся к аллергенам. Большинство аллергенов, вступающих во взаимодействие с IgE- и IgG-антителами, являются протеинами, часто имеющие боковые углеводные цепочки (1, 56), но при определенных обстоятельствах и чистые углеводы могут считаться аллергенами (2, 24). В редких случаях низкомолекулярные химические соединения, такие как изоцианаты и ангидриты, выступают как гаптены, всё еще относимые к аллергенам, способным вызвать образование IgE-антител (47). Определенные лекарства распознаются Т-клетками по MHC-ограниченному пути. В случае аллергического контактного дерматита классические аллергены представляют собой низкомолекулярные химические соединения, такие как хром, никель и формальдегид, которые выступают в качестве гаптенов и реагируют с Т-клетками.
Номенклатура аллергических заболеваний
Классификация распространенных аллергических заболеваний представлена ниже. Мы использовали единую схему по представлению каждого заболевания, чтобы добиться единообразия при описании этих взаимосвязанных заболеваний, часто выявляемых совместно у отдельных пациентов.
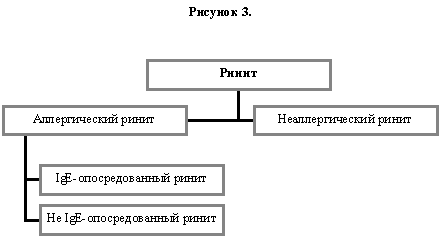
4. Ринит
Симптомы, развивающиеся в полости носа в результате иммунологически опосредованной реакции гиперчувствительности, следует называть аллергическим ринитом (Рисунок 3). Если мы хотим осветить роль IgE, следует использовать термин, IgE-опосредованный ринит или IgE-опосредованный аллергический ринит. Еще неясно, следует ли в дальнейшем выделять не IgE-опосредованные формы аллергического ринита (97). Может быть полезным различать подгруппы IgE-зависимого ринита в зависимости от продолжительности симптомов. Программа ВОЗ «Аллергический ринит и его влияние на астму» (ARIA) рекомендует заменить старые термины «сезонный» (seasonal) и «круглогодичный» (постоянный, многолетний, perennial), которые неприемлемы в зонах с постоянным климатом, на термины перемежающийся (интермиттирующий, intermittent) и постоянный (персистирующий, persistent) аллергический ринит соответственно. Однако при описании симптомов в течение сезона пыления в случаях аллергического ринита, вызванного пыльцой, обоснован старый термин «сезонный аллергический ринит».
Все другие формы ринита следует свести к неаллергическому риниту, который иногда относится к «гиперрефлекторной ринопатии», включающей такие понятия как аспириновая гиперчувствительность, инфекционные процессы, побочные эффекты системных препаратов и злоупотребление местными деконгестантами. Целью настоящей работы не является обсуждение значения деталей номенклатуры для заболеваний, находящихся вне области аллергологии (Рисунок 3).
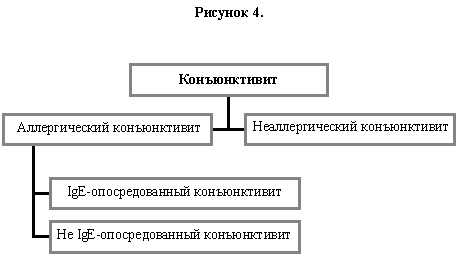
5. Конъюнктивит
Конъюнктивит часто сопровождает ринит. Следовательно, логично использовать номенклатуру для конъюнктивитов, которая построена по той же схеме, что и для ринитов. IgE-опосредованные конъюнктивиты (Рисунок 4), как подгруппа аллергических конъюнктивитов, могут подразделяться на перемежающиеся и постоянные аллергические конъюнктивиты, как подразделяются аллергические риниты. Всякий раз, когда необходимо, термин аллергический конъюнктивит может быть объединён с аллергическим ринитом в аллергический риноконъюнктивит. Была описана конъюнктивальная контактная аллергия на глазные капли (40). В настоящее время неясно, могут ли быть выделены другие не IgE-опосредованные формы аллергического конъюнктивита.
Постоянный аллергический конъюнктивит разделяется на подгруппы, которые различаются по морфологическим признакам (4). Как «вернальный кератоконъюнктивит», так и «атопический кератоконъюнктивит» отчасти могут быть объяснены IgE-опосредованными реакциями и могут классифицироваться как подгруппы IgE-опосредованного конъюнктивита (Рисунок 4).
«Атопический кератоконъюнктивит» представляет собой глазную манифестацию «атопического дерматита», и термин «атопический» используется здесь по аналогии с «атопическим дерматитом». Все другие формы конъюнктивитов следует перечислять под неаллергическими конъюнктивитами и назвать в соответствие с рекомендациями специалистов в этой области.
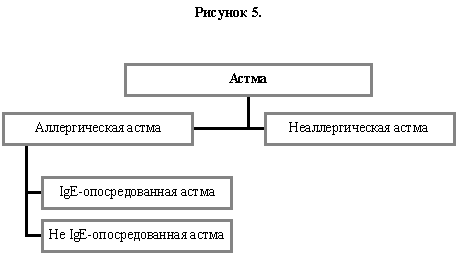
6. Астма
Аллергические механизмы занимают важное место почти в 80% случаев детской астмы (3, 28) и приблизительно в 40–50% случаев у взрослых (48). Мы предлагаем использовать термин аллергическая астма (Рисунок 5) как базовый для астмы, опосредованной иммунологическими механизмами. Когда существуют
указания на IgE-опосредованные механизмы, следует применять термин, IgE-опосредованная астма. IgE-антитела могут указывать как на немедленную, так и на позднюю астматическую реакцию. Однако, как и при других аллергических заболеваниях, Т-клеточно-зависимые реакции представляются важными при поздних и отсроченных реакциях. На сегодняшний день неясно, могут ли быть выделены другие формы аллергической астмы. Другие неиммунные типы астмы следует называть неаллергической астмой. Старые термины «внешняя» (extrinsic), «внутренняя» (intrinsic), «экзогенная», «эндогенная» не следует более использовать для разграничения аллергической и неаллергической подгрупп астмы.
7. Кожные болезни
В отличие от респираторного тракта, где симптоматология аллергических заболеваний довольно схожа, на коже проявляются различные заболевания, имеющие чётко различающиеся патогенетические механизмы. Здесь мы рассматриваем только наиболее распространенные аллергические кожные болезни, а именно крапивницу, отёк Квинке, аллергическую контактную экзему/дерматит, атопическую экзему/дерматит и экзантематозную лекарственную сыпь. Аллергические заболевания, проявляющиеся пурпурой и васкулитом, а также аллергические гранулематозные кожные реакции, обсуждаться не будут.
Поскольку крапивница и отек Квинке часто выступают как первые симптомы комплекса «анафилаксии», они будут описаны в этом разделе.
Термины экзема и дерматит используются в литературе поочередно, хотя некоторые авторы предпочитают называть дерматитом более острые случаи заболевания, тогда как термин экзема больше применим к хроническим формам. В настоящем обсуждении мы не делали различия между экземой и дерматитом.
В текущей литературе экзема/дерматит подразделяется на контактную экзему/дерматит (ирритантную или аллергическую), атопическую экзему/дерматит, монетовидную экзему/дерматит, и себорейную экзему/дерматит. Патогенез монетовидной и себорейной экземы/дерматита во многом неизвестен. Эти и другие неаллергические кожные болезни в дальнейшем не будут обсуждаться.
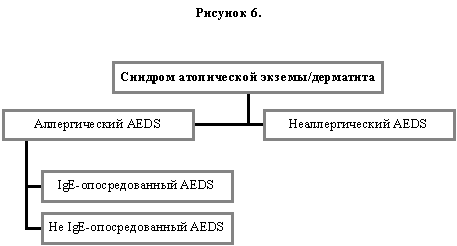
7.1. Синдром атопической экземы/дерматита (AEDS)
Достижение консенсуса в отношении определения дерматологических аспектов аллергии было наиболее сложным вопросом для проблемной комиссии по номенклатуре. Рабочим термином для экзематозных реакций гиперчувствительности кожи, по аналогии с ринитом в носу и астмой в легких, стали «атопическая экзема/дерматит». Термин «атопический дерматит» состоит из двух слов, позволяющих определить одну особую форму экземы/дерматиты (см. выше). В этом названии понятие «атопический» имеет значение, отличное (92, 105) от атопии, как она определена выше. Однако, как заявил Rajka (75), «это ... неудачный выбор термина, даже при условии, что он рассматривался в свете определения [атопии]... предложенного Coca, в 1953 году (19). Этот недостаток подтверждается заключением последних исследований, что эта болезнь не может далее считаться типичным атопическим заболеванием». Хотя это высказывание ещё более противоречит положению, определенному выше, что одним из основных четырех классических критериев (30) для диагностики атопической экземы/дерматита служит атопия. Следовательно, возможно выбрать пациентов с «атопической экземой/дерматитом», у которых нет данных за IgE-зависимый механизм (79, 105). Это внутреннее противоречие должно быть адресовано в ближайшее будущее, но общепринятая знакомая текущая терминология пока может применяться. Определение «атопической экземы/дерматита», так же как «эндогенной/экзогенной» астмы, не желательно употреблять из-за его несоответствия с пересмотренной номенклатурой, которую мы предлагаем. Кроме того, в IgE-зависимой подгруппе заболевания были описаны как антиген-специфический T-клеточный ответ (91) и аутоаллергенный феномен (86). Такой случай может быть ошибочно классифицирован как «экзогенный», а этот термин неприменим к аутоиммунному заболеванию (Рисунок 6).
Предполагается, что ранние кожные симптомы и признаки могут наблюдаться у лиц, предрасположенных к «атопическим болезням» задолго до манифестации собственно заболевания (так называемые стигматы или симптомы минимального критерия) (30, 102). Следовательно, в современной дерматологии «атопия» — это клинический диагноз, и заболевание может называться «атопическим» даже без подтверждения кожными тестами или присутствия IgE-антител в его сыворотке.
Так как целью этой проблемной комиссии является гармонизация определений, относящихся к аллергии в различных областях, мы нуждаемся в новом термине для «атопической экземы/дерматита». В некоторых странах (Франция, Германия, Швейцария и Австрия), главным образом в обиходном языке, употребляются термины «нейродерматит» или «нейродермит». Другие синонимы, такие как «диатезное пруриго» (15), «пруриго Бешнера» (13), «эндогенная экзема» «экссудативный экзематоид», «астма-экзема» и многие другие, неуместны для международного употребления. Компромиссом может стать использование термина «конституциональная экзема», предложенного Wüthrich (98), так как он отражает семейные случаи и наличие характерных симптомов и признаков, не зависимых от IgE. Однако в переходный период этот термин может быть полезен для того, чтобы подчеркнуть, что «атопический дерматит» — это не самостоятельное заболевание, а сочетание нескольких болезней с общими определенными клиническим характеристиками (94).
Мы предлагаем использовать термин «синдром атопической экземы/дерматита» для описания того, что в настоящее время относится к «атопической экземе/дерматиту».
Аллергический AEDS (Рисунок 6) доминирует из-за преобладания IgE-зависимой подгруппы, т.е. тех случаев настоящего «атопического дерматита», в которых клиническая выборка базируется на критерии Hanifin & Rajka «наследственность или же одновременные случаи симптомов атопии» (75). Поэтому, когда выявляется иммунологически подтверждённая подгруппа, для ее обозначения следует использовать подходящий термин IgE-зависимый AEDS. Так как недостаточно сведений о точной роли IgE-антител, запускающих это заболевание, по сравнению с другими аллергическими болезнями, термин «зависимый» является предварительным. Другая подгруппа, по-видимому, включает клеточно-опосредованные формы (33). Эта форма характеризуется положительными тестами на атопию к воздушным и пищевым аллергенам или же аллерген-специфическими T-клетками в периферической крови или в кожных биоптатах, но отсутствием IgE-сенсибилизации. Может подойти термин T-зависимый AEDS. Термином неаллергический AEDS следует заменить термин «внутренние/криптогенные варианты». В будущем все эти подгруппы могут лучше разделяться по иммунологическим характеристикам, в подходе, схожем с классификацией заболеваний кожи буллезной формы по данным микроскопии.
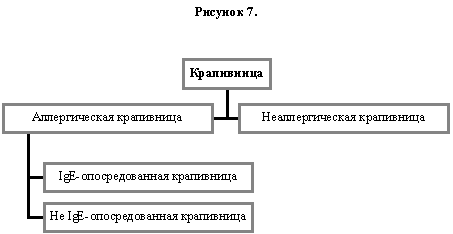
7.2. Крапивница
«Острая крапивница» может иметь быстрое начало и разрешение и связана с сильным зудом. Мы предлагаем термин аллергическая крапивница для обозначения крапивницы, опосредованной иммунологическими механизмами. Когда заболевание связано с IgE-опосредованными механизмами следует использовать термин IgE-опосредованная крапивница (Рисунок 7). «Хроническую крапивницу» следует относить к неаллергической крапивнице до подтверждения её зависимости от иммунологических механизмов. Иногда IgE-опосредованная крапивница может развиваться после контакта с аллергеном, как на руках у лиц с аллергией на латекс, надевающих латексные перчатки (72, 85) или попадания слюны собаки на руки человека, имеющего гиперчувствительность к собачьим аллергенам. Следует использовать термин аллергическая контактная крапивница, IgE-опосредованная или не IgE-опосредованная, и соответственно, неиммунологическую форму следует называть неаллергической контактной крапивницей.
7.3. Контактная экзема/дерматит
Термин контактная экзема/дерматит описывает реакции гиперчувствительности кожи, случающиеся в определенных обстоятельствах после близкого контакта с низкомолекулярными химическими соединениями или ирритантами. Когда эти реакции запускаются иммунологическими механизмами, преимущественно клеточными (Th1), следует использовать термин аллергическая контактная экзема/дерматит. Когда иммунные механизмы не вовлекаются, лучшим термином служит ирритантная/токсическая контактная экзема/дерматит.
В подгруппу контактной экземы/дерматита входит протеиновая контактная экзема/дерматит, возможно являющаяся IgE-зависимой реакцией вследствие резорбции протеинов через поврежденную кожу. Она может быть отнесена к аллергической протеиновой контактной экземе/дерматиту или к IgE-зависимой протеиновой контактной экземе/дерматиту. Обычно это профессиональное заболевание, как в случаях воздействия сывороточных протеинов рогатого скота на мясников или муки на руки пекарей (34, 103).
8. Реакции на пищу, лекарства и яды
Существуют ситуации, при которых классификация, основанная на поражении органов неадекватны. Определенные источники аллергенов дают начало реакциям гиперчувствительности, которые труднее всего классифицировать предложенной системой. Основной причиной может быть мультисистемная схема ответа в случае экспозиции высоких доз аллергенов/антигенов (миллиграммы или граммы), таких как пища или лекарства, через слизистые оболочки, или через инъекции (микрограммы или миллиграммы), таких как яд осы и лекарства. Более того, у пациентов с менее очевидной предрасположенностью к росту IgE-антител ответ будет лишь на высокие повторные дозы аллергенной стимуляции. Клиническая реакция выражается в широком спектре симптомов, часто начинающихся локально и иногда развивающихся в генерализованную реакцию, т.е. анафилактический шок.
Лица с ринитом и астмой, вызванными аллергией на пыльцу, могут иметь симптомы при частой нерегулярной экспозиции per os пищевых аллергенов, которые имеют структурное сходство с аллергенами пыльцы. Существуют несколько примеров этого «синдрома оральной аллергии» (23, 45, 65), такие как перекрестная реакция на пыльцу березы и яблоко или грецкий орех (23, 104), на пыльцу полыни и корневой или обычный сельдерей (9, 100). Следовательно, эта пищевая аллергия может проявляться симптомами в других системах органов, что мешает установить диагноз аллергии (см. ниже).
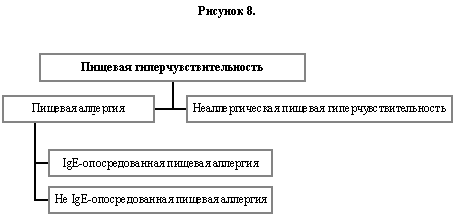
8.1. Пищевая аллергия
Мы полагаем, что извращённую реакцию на пищу следует называть пищевой гиперчувствительностью (Рисунок 8). При выявлении иммунологических механизмов подходящим термином служит пищевая аллергия, и, если роль IgE определена, термин — IgE-опосредованная пищевая аллергия. Все другие реакции, прежде относимые к «пищевой непереносимости» следует относить к неаллергической пищевой гиперчувствительности (17, 65). Тяжелые генерализованные аллергические реакции на пищу могут быть классифицированы как анафилаксия (см. ниже).
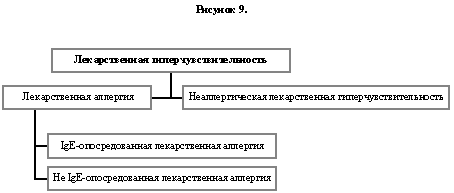
8.2. Лекарственная аллергия
Побочные эффекты лекарств, обсуждаемые здесь, следует относить к лекарственной гиперчувствительности (Рисунок 9). При выявлении иммунологических механизмов, запускаемых антителами или клетками, реакции следует относить к лекарственной аллергии. При добавлении прилагательных немедленный или отсроченный, мы можем описать начало симптомов обоих состояний и уточнить возможные пусковые механизмы, IgE и лимфоциты (71), соответственно. Если бы мы хотели осветить роль IgE- антител в реакции, патогенезе лекарственной аллергии, мы могли бы разделить IgE-опосредованную, не IgE-опосредованную лекарственную аллергию и неаллергическую лекарственную гиперчувствительность. Последние реакции могут иметь известные причины, такие как G6PD дефицит, и неизвестные механизмы. Положительный внутрикожный тест иди слабая (<3мм) кожная реакция не являются объективным и достаточным критерием иммунной реакции (это доказывает, например, сравнение прямого высвобождение медиатора определенными нейропептидами и основными секретогенами, такими как компонент 48/80 (18), поэтому такие результаты не следует расценивать только как показатели иммунного генеза заболевания.
8.3. Аллергия на укус насекомого
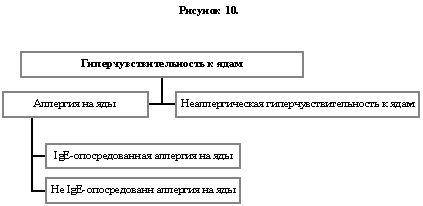
По аналогии с реакцией на медикаментозные препараты, человек, укушенный, например, осой, подвергается воздействию больших количеств (58), т.е. нескольких микрограммов аллергена через укус. Это сравнимо с ежегодной дозой вдыхаемых аллергенов пыльцы. Распространённость атопии среди пациентов с IgE-сенсибилизацией к ядам, та же, что и в нормальной популяции (14). Мы предлагаем называть любую реакцию гиперчувствительности к ядам (Рисунок 10), запускаемую иммунологическими механизмами, как аллергия на укус пчелы аллергией на яды. Для освещения роли антител IgE мы можем использовать термин IgE-опосредованная аллергия на пчелиный яд. Такой термин, как неаллергическая гиперчувствительность на пчелиный яд следует использовать для обозначения других реакций.
9. Анафилаксия
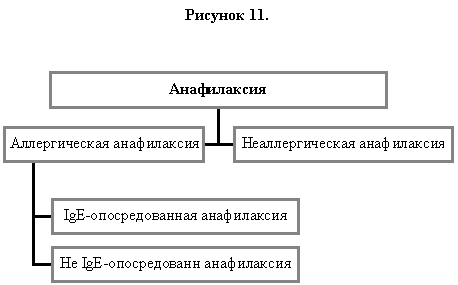
Термин «анафилаксия» применяется в различных областях медицины разными специалистами для различения клинических проявлений и иммунологических механизмов. Некоторые врачи ограничивают применение термина «анафилаксия» реакциями, в которых очевидна критическая артериальная гипотензия — «анафилактический шок» — с IgE-опосредованнымым механизмом. Другие расширяют его применение, включая в анафилактический шок сильные, угрожающие жизни приступы бронхоспазма. До сих пор некоторые клиницисты используют его для описания любой генерализованной или системной аллергической реакции, даже при отсутствии гипотензии и выраженного бронхоспазма. Мы предлагаем следующее широкое определение:
Анафилаксия — эта выраженная, угрожающая жизни, генерализованная и системная реакция гиперчувствительности.
Реакция обычно начинается постепенно, в большинстве случаев часто начинается зудом десен и першением в горле, зудом ладоней или подошв, и местной крапивницей. Позднее развивается реакция многих органов, где часто доминируют тяжёлая астма, гипотензия и шок. Наличие гипотензии и тяжелого бронхоспазма не следует считать реакцией, классифицируемой как анафилаксия.
Термин аллергическая анафилаксия (Рисунок 11) следует использовать при необходимости определения важности иммунологических механизмов, таких как IgG иммунный комплекс, комплемент-опосредованный, или в клеточно-опосредованный иммунный механизм, или когда не выяснена роль IgE. Анафилактическая реакция, запускаемая IgE-антителами, такая, как пищевая анафилаксия на ананас или анафилактическая реакция на пчелиный укус, может быть названа IgE-опосредованной анафилаксией. Все другие ситуации, которые распространены значительно меньше, относятся к неаллергической анафилаксии. Не следует использовать термин «анафилактоидный».
Allergy 2001: 56: 813-824
Благодарности
Мы благодарим следующих коллег, которые представили разработанные активные тестовые панели, и партнеров по дискуссии, участвовавших в разработке этого документа: Sergio Bonini, Carlos Cafarelli, Per Djupesland, Philippe Eigenmann, Alexander Kapp, Gunnar Lilja, Magnus Lindberg, Luis Garcia Marcos, Per Montan, Hermann Neijens, Lennart Nordvall, Arnold Oranje, Harald Renz, Timo Reunala, Frank Riedel, Joanna G.M. Rijntjes, Magnus Wickman, и Sven Öhlman.
References
- Aalberse RC, van Ree R. Crossreactive carbohydrate determinants. Clin Rev Allergy Immunol 1997; 15: 375-387.
- Aalberse RC, Akkerdaasjh, van Ree R. Cross-reactivity of IgE antibodies to allergens. Allergy 2001; 56: 478-490.
- Aas K. The biochemical and immunological basis of bronchial asthma. Charles C Thomas, 1972.
- Abelson MB, editor. Allergic diseases of the eye. WB Saunders, 2000.
- Adkis CA, Adkis M, Simon D, et al. T cells and T cell-derived cytokines as pathogenic factors in the nonallergic form ofatopic dermatitis. J Invest Dermatol 1999; 113: 628-634.
- Amin K, Rinne J, Haahtela T, et al. Inflammatory cell and epithelial characteristics of perennial allergic and nonallergic rhinitis with a symptom history of 1 to 3 years' duration. J Allergy Clin Immunol 2001; 107: 249-257.
- Axelsson IGK, Johansson SGO, Zetterström O. Occupational allergy to weeping fig in plant keepers. Allergy 1987; 42: 161-167.
- Bachert C, Gevaert P, Holtappels G, Johansson SGO, van Cauwenberge P. Total and specific IgE in nasal polyps is related to local eosinophilic inflammation. J Allergy Clin Immunol 2001; 107: 607-614.
- Ballmer-weber B, Vieths S, Lüttkopf D, Heuschmann P, Wuthrich B. Celery allergy confirmed by double-blind, placebo-controlled food challenge: a clinical study in 32 subjects with a history of adverse reactions to celery root. J Allergy Clin Immunol 2000; 106: 373-378.
- Barnes KC. Atopy and asthma genes – where do we stand? Allergy 2000; 55: 803-817.
- Baur X, Posch A. Characterized allergens causing baker's asthma. Allergy 1998; 53: 562-566.
- Bennich HH, Ishizaka K, Johansson SGO, Rowe DS, Stanworth DR, Terry WD. Immunoglobulin E, a new class of human immunoglobulin. Bull World Health Organ 1968; 38: 151-152.
- Besnier ME. Première note et observations préliminaires pour servir d’introduction a l’étude des prurigos diathésiques (dermatites multiformes prurigineuses chroniques exacerbantes et paroxystiques, du type prurigo de Hebra). Ann Dermatol Syph (Paris) 1982; 3: 634-648.
- Birnbaum J, Vervloet D, Charpin D. Atopy and systemic reactions to Hymenoptera stings. Allergy Proc 1994; 15: 49-52.
- Brocq L. Quelques aperçus sur les dermatoses prurigineuses et sur les anciens lichens. Ann Dermatol Syph (Paris) 1982; 3: 1100-1117.
- Bruijnzeel P, Hamelink M, Prins J, Remmert G, Meyling FG. Immunological aspects of extrinsic and intrinsic asthma. Agents Actions Suppi 1989; 28: 233-238.
- Bruijnzeel-Koomen C, Ortolani C, et al. Adverse reactions to food. Position paper. Allergy 1995; 50: 623-635.
- Church MK, El-Lati S, Caulfield JP. Neuropeptide-induced secretion from human skin mast cells. Int Arch Allergy Appi Immunol 1991; 94: 310-318.
- Coca AF. Familial non-reaginic food allergy. Springfield: Thomas, 1953.
- Coca AF, Cooke RA. On the classification of the phenomena of hypersensitiveness. J Immunol 1923; 8: 163-182.
- Coca AF, Grove EF. Studies in hypersensitiveness. XIII. A study of the atopic reagins. J Immunol 1925; 10: 445-464.
- Dukor P, Kallós P, Schlumberger HD, West GB, editors. In: PAR pseudo-allergic reactions. Involvement of drugs and chemicals. Vol. I. Genetic aspects and anaphylactoid reactions. Basel: Karger, 1980.
- Eriksson NE. Food sensitivity reported by patients with asthma and hay fever. A relationship between food sensitivity and birch pollen-allergy and between food sensitivity and acetylsalicylic acid intolerance. Allergy 1978; 33: 189-196.
- Fötisch K, Altmann F, Haustein D, Vieths S. Involvement of carbohydrate epitopes in the IgE response of celery-allergic patients. Int Arch Allergy Immunol 1999; 120: 30-42.
- Gell PGH, Coombs RRA. Clinical aspects of immunology. 2nd ed. Oxford: Blackwell, 1968: 575-596.
- Gerrard JW, Heiner DC, Ko CG, Mink J, Meyers A, Dosman JA. Immunoglobulin levels in smokers and non-smokers. Ann Allergy 1980; 44: 261-262.
- Gots RE, Hamosh TD, Flamm WG, Garr CJ. Multiple chemical sensitivities: a symposium on the state of the science. Regul Toxicol Pharmacol 1993; 18: 61-78.
- Haahtela T, Heiskala M, Suoniemi I. Allergic disorders and immediate skin test reactivity in Finnish adolescents. Allergy 1980; 35: 433-441.
- Halstensen TS, Brandtzaeg P. Activated T lymphocytes in the celiac lesion: non-proliferative activation (CD25) of CD4+ alpha/beta cells in the lamina propria and proliferation (Ki-67) of alpha/beta and gamma/delta cells in the epithelium. Eur J Immunol 1993; 23: 505-510.
- Hanifin JM, Rajka G. Diagnostic features of atopic dermatitis. Acta Derm Venereol Suppi (Stockh) 1980; 92: 44-47.
- Hattevig G, Kjellman B, Johansson SGO, Björkstén B. Clinical symptoms and IgE responses to common food proteins in atopic and healthy children. Clin Allergy 1984; 14: 551-559.
- Hedin H, Richter W, Ring J. Dextran-induced anaphylactoid reactions in man. Role of dextran reactive antibodies. Int Arch Allergy Appi Immunol 1976; 52: 145-159.
- Herz U, Bunikowski R, Renz H. Role of T cells in atopic dermatitis. Int Arch Allergy Immunol 1998; 115: 179-190.
- Hjort N, Roed-Petersen J. Occupational protein contact dermatitis in food handlers. Contact Dermatitis 1976; 2: 28-42.
- Hoffman DR, Yamamoto FY, Geller B, Haddid Z. Specific IgE antibodies in atopic eczema. J Allergy Clin Immunol 1974; 55: 256-267.
- Hogarth-Scott RS, Johansson SGO, Bennich H. Antibodies to Toxocara in the sera of visceral larva migrans patients: the significance of raised levels of IgE. Clin Exp Immunol 1969; 5: 619-625.
- Holt PG, Jones CA. The immunology of fetuses and infants. The development of the immune system during pregnancy and early life. Allergy 2000: 55: 688-697.
- Humbert M, Menz G, Ying S, et al. The immunopathology of extrinsic (atopic) and intrinsic (non-atopic) asthma: more similarities than differences. Immunol Today 1999: 20: 528-533.
- Husby S. Dietary antigens: uptake and humoral immunity in man. APMIS Suppi 1988; 1: 1-40.
- Iliev D, Wüthrich B. Conjunctivitis to thimerosal mistaken as hay fever. Allergy 1998; 53: 333-334.
- Ishizaka K, Ishizaka T, hornbrook MM. Physicochemical properties of reaginic antibody. V. Correlation of reaginic activity with γE-globulin antibody. J Immunol 1966; 97: 840.
- Johansson SGO. Serum IgND levels in healthy children and adults. Int Arch Allergy 1968; 34: 1-8.
- Johansson SGO, Mellbin T, Vahlouist B. Immunoglobulin levels in Ethiopian preschool children with special reference to high concentrations of immunoglobulin E (IgND). Lancet 1968; 25: 1118-1121.
- Johansson SGO. Unpublished observation, 2001.
- Juhlin-Dannfeldt C. On the significance of exposure and provocation tests in allergic diagnostics. Acta Med Scand 1946; 130 Suppl 206: 320-327.
- Juhlin L, Johansson SGO, Bennich H, Hogman C, Thyresson N. Immunoglobulin E in dermatoses; levels in atopic dermatitis and urticaria. Arch Dermatol 1969; 100: 12-16.
- Karol MH, Ioset HH, Alarie YC. Tolyl-specific IgE antibodies in workers with hypersensitivity to toluene diisocyanate. Am Ind Hyg Assoc J 1978; 39: 454-458.
- Kiviloog J, Irnell L, Eklund G. The prevalence of bronchial asthma and chronic bronchitis in smokers and non-smokers in a representative local Swedish population. Scand J Respir Dis 1974; 55: 262-269.
- Kjellman N-IM. Atopic disease in seven-year-old children. Incidence in relation to family history. Acta Paediatr Scand 1977:66:465-471.
- Kondo N, Agata H, Fkutomi 0, Motoyoshi F, Orii T. Lymphocyte responses to food antigens in patients with atopic dermatitis who are sensitive to foods. J Allergy Clin Immunol 1990; 86: 253-260.
- Kägi MK, Wüthrich B, Montano E, Barandun J, Blaser K, Walker C. Differential cytokine profiles in peripheral blood lymphocyte supernatants and skin biopsies from patients with different forms of atopic dermatitis, psoriasis and normal individuals. Int Arch Allergy Immunol 1994; 104: 332-340.
- Laitinen T, Daly MJ, Rioux JD, et al. A susceptibility locus for asthma-related traits on chromosome 7 lassification of early disease by revealed by genome-wide scan in a founder population. Nat Genet 2001; 28: 87-91.
- Leung DY, Harbeck R, Bina P, et al. Presence of IgE antibodies to staphylococcal exotoxins on the skin of patients with atopic dermatitis. J Clin Invest 1993; 92: 1374-1380.
- Lidén S. Sensitivity to electricity – a newcomer among environmental epidemics. Allergy 1996; 51: 519-544.
- Lübbe J, Wüthrich B. Amalgamallergie und Amalgamkontroverse. Schweiz Med Wochenschr 1996; 126: 661-665.
- Lüttkopf D, Ballmer-Weber BK, Wüthrich B, Vieths S. Celery allergens in patients with positive double-blind placebo-controlled food challenge. J Allergy Clin Immunol 2000; 106: 390-399.
- Marsh DG. Allergens. In: Sela M, editor. The antigens. New York: Academic Press, 1975: 271-359.
- Müller UR. Insect sting allergy. Clinical pictures, diagnosis and treatment. Gustav Stuttgart: Fischer, 1990.
- Müller UR. New developments in the diagnosis and treatment of Hymenoptera venom allergy. Int Arch Allergy Immunol 2001; 124: 447-453.
- Musgrove K, Morgan JK. Infantile eczema: a long-term follow-up study, Br J Dermatol 1967; 95: 365-372.
- Mygind N, Dahl R, Pedersen S, Thestrup-Pedersen K. Essential allergy. 2nd ed. Blackwell Science, 1996.
- Nickel R, Kulig M, Forster J, et al. Sensitisation to hen's egg at the age of twelve months is predictive for allergic sensitisation to common indoor and outdoor allergens at the age of three years. J Allergy Clin Immunol 1997; 99: 613-617.
- Nordbring F, Johansson SGO. IgM in cytomegalovirus mononucleosis. Scand J Infect Dis 1971; 3: 87-90.
- Ogawa M, Berger PA, McIntyre OR, Clendenning WE, Hanover NH, Ishizaka K. IgE in atopic dermatitis. Arch Dermatol 1971; 103: 575-580.
- Ortolani C, Bruijnzeel-Koomen C, Bengtsson U, et al. Controversial aspects of adverse reactions to food. Position paper. Allergy 1999; 55: 27-45.
- Osterman K, Zetterström 0, Johansson SGO. Coffee worker's allergy. Allergy 1982; 37: 313-322.
- Parish WE. Short-term anaphylactic IgG antibodies in human sera. Lancet 1970; 2: 791.
- Patterson R, Greenberger PA, Halwig JM, Liotta JL, Roberts M. ABPA natural history and serologic and roentgenographic studies. Arch Intern Med 1986; 146: 916-921.
- Pepys J. Atopy. In: Gill PGH, Coombs RRA, Lachmann PJ, editors. Clinical aspects of immunology. 3rd ed. Oxford: Blackwell Scientific, 1975: 877-902.
- Pepys J. 'Atopy': a study in definition [Editorial]. Allergy 1994; 49: 397-399.
- Pichler WJ, Schnyder B, Zanni MP. Hari Y, von Greyerz S. Role of T cells in drug allergies. Allergy 1998; 53: 225-232.
- Poley GE, Slater JE. Latex allergy. J Allergy Clin Immunol 2000; 105: 1054-1062.
- Prausnitz C, Küstner H. Studien über die Überempfindlichkeit. Zentralbl Bakt Parasits Infect I Abt Orig 1921; 86: 160-169.
- Quirce S, Sastre J. Occupational asthma. Allergy 1998; 53: 633-641.
- Rajka G. Atopic dermatitis. WB Saunders, 1975.
- Ringdén 0, persson U, johansson SGO, et al. Markedly elevated serum IgE levels following allogeneic and syngeneic bone marrow transplantation. Blood 1983; 61: 1190-1195.
- Rosenberg EB, Whalen GE, Bennich H, Johansson SGO. Increased circulating IgE in a new parasitic disease – human intestinal capillariasis. N Engi J Med 1970; 283: 1148-1149.
- Schmid P, Stöger P, Wüthrich B. Severe isolated allergy to Ficus benjamina after bedroom exposure. Allergy 1993; 48: 466-467.
- Schmid (-Grendelmeier) P, Simon D, Simon H-U, Adkis CA, Wüthrich B. Epidemiology, clinical features and immunology of the 'intrinsic' (non-IgE-mediated) type of atopic dermatitis (constitutional dermatitis). Allergy 2001; 56: 841-849.
- Schnyder UW. Neurodermitis – Asthma – Rhinitis. Eine genetisch-allergologische Studie. Int Arch Allergy 1960; 178 (Suppl): 1-106.
- Schwartz M. Heredity in bronchial asthma: a clinical and genetic study of 191 asthma probands and 50 probands with baker's asthma. Acta Allergol 1952: 5 SuppI 2.
- Stanworth DR, Humphrey JH, Bennich H, Johansson SGO. Specific inhibition of the Prausnitz-Küstner reaction by an atypical human myeloma protein. Lancet I967; ii: 330-332.
- Stifler WC. A 21-year follow-up of infantile eczema. J Pediatr 1965; 66: 166-169.
- Sczeklik A. Mechanisms of aspirin-induced asthma. Allergy 197; 52; 619-619.
- Turjanmaa K, Alenius H, Mäkinen-Kiljunen S, Reunala T, Palosuo T. Natural rubber latex allergy. Allergy 1996; 51: 593-602.
- Valenta R, Maurer D, Steiner R, et al. Immunoglobulin E response to human proteins in atopic patients. J Invest Dermatol 1996; 107: 203-208.
- Vervloet D, Durham S. ABC of allergies. Adverse reactions to drugs. BMJ 1998; 316: 1511-1514.
- Wahn U, Lau S, Bergmann R, et al. Indoor allergen exposure is a risk factor for sensitisation during the first three years of life. J Allergy Clin Immunol 1997; 99: 763-769.
- Walker C, Kägi MK, Ingold P, Braun P, Blaser K, Wüthrich B. Atopic dermatitis: correlation of peripheral blood T cell activation, eosinophilia and serum factors with clinical severity. Clin Exp Allergy 1993; 23: 45-154.
- Weissenbach T, Wüthrich B, Weihe WH. Labortier-Allergie. Eine epidemiologische, allergologische Studie bei Labortier-exponierten Personen. Schweiz Med Wochenschr 1988; 118: 930-938.
- Werfel T, Ahlers G, Schmidt P, Bocker M, Kapp A. Detection of a kappa-casein-specific lymphocyte response in milk-responsive atopic dermatitis. Clin Exp Allergy 1996; 26: 1380-1386.
- Williams HC, editor. What is atopic dermatitis and how should it be defined in epidemiological studies? Cambridge University Press, 2000.
- Wise F, Sulzberger MB. Footnote on problem of eczema, neurodermatitis and lichenification. In: Wise F, Sulzberger MB, editors. The 1933 Year Book of Dermatology and Syphilology. Chicago: Year Book Publishers, 1993: 38-39.
- Wollenber A, Bieber T. Atopic dermatitis: from the genes to skin lesions. Allergy 2000; 55: 205-213.
- Wüthrich B, Schwarz-Speck M. Asthma bronchiale nach beruflicher Exposition mit proteolytischen Enzymen (Bacillus subtilis-Proteasen). Schweiz Med Wochenschr 1970; 100: 1908-1914.
- Wüthrich B. Allergen-spezifische IgE im Radio-Allergo-Sorbens-Test bei Neurodermitis. Hautarzt 1974; 25: 603-605.
- Wüthrich B, Gilliet F, Hitzig WH. Pollinosis als Überempfindlichkeit vom Spättyp. Schweiz Med Wochenschr 1974; 104: 534-539.
- Wüthrich B. Zur Immunpathologie der Neurodermitis constitutionalis. Eine klinisch-immunologische Studie mit besonderer Berücksichtigung der Immunglobuline E und der spezifischen Reagine im zeitlichen Verlauf. Bern: Hans Huber, 1975: 92-124.
- Wüthrich B. Serum IgE in atopic dermatitis. Relationship to severity of cutaneous involvement and course of diseases as well as coexistence of atopic respiratory diseases. Clin Allergy 1978; 8: 241-248.
- Wüthrich B, Stäger J, Johansson SGO. Celery allergy associated with birch and mugwort pollinosis. Allergy 1990; 45: 566-571.
- Wüthrich B, Baur X. Backmittel, insbesondere Alpha-Amylase, als berufliche Inhalationsallergene in der Backwarenindustrie. Schweiz Med Wochenschr 1990; 120: 446-450.
- Wüthrich B. Minimal forms of atopic eczema. In: Ruzicka T, Ring J, Przybilla B, editors. Handbook of atopic eczema. Berlin: Springer, 1991: 46-53.
- Wüthrich B. Protein contact dermatitis. Br J Dermatol 1996; 135: 332-333.
- Wüthrich B, Straumann F. Pollen cross-reactivity. Can we establish a link between the in vitro results and the clinical situation? Allergy 1997; 52: 1187-1193.
- Wüthrich B. Clinical aspects, epidemiology, and prognosis of atopic dermatitis. Ann Allergy Asthma Immunol 1999; 83: 464-470.
- Öhman S, Johansson SGO, Juhlin L. Immunoglobulins in atopic dermatitis. Proceedings of the VIII European Congress of Allergology 1971. Excerpta Medica International Congress Series, no. 251, pp.119-126.
- Öhman S, Johansson SGO. Allergen- specific IgE in atopic dermatitis. Acta Derm Venereol (Stock) 1974; 55: 283-290.
Послесловие к русскому переводу заключения проблемной комиссии по номенклатуре EAAC
Представляя статью грандов мировой иммунологии, аллергологии и ринологии, хотелось бы подчеркнуть следующее:
- Несомненно, ринология — самостоятельная дисциплина, фундаментом которой служит современное, постоянно пополняющееся представление о воспалении в целом и об аллергии в частности;
- Позиции ринологии таковы, что знание иммуноэкологических закономерностей — едва ли не основная черта современного ринолога;
- Механистический, анатомо-физиологический этап ринологии завершается. И, хотя совершенствование хирургической техники, диагностических методик, приёмов навигации и их освоение остаётся важным, главные усилия должны быть сосредоточены на изучении механизмов воспаления в полости носа как адаптационной системе.
Член EAACI, д.м.н., проф. С.В. Коренченко
Клиника доктора Коренченко, Самара, Россия

